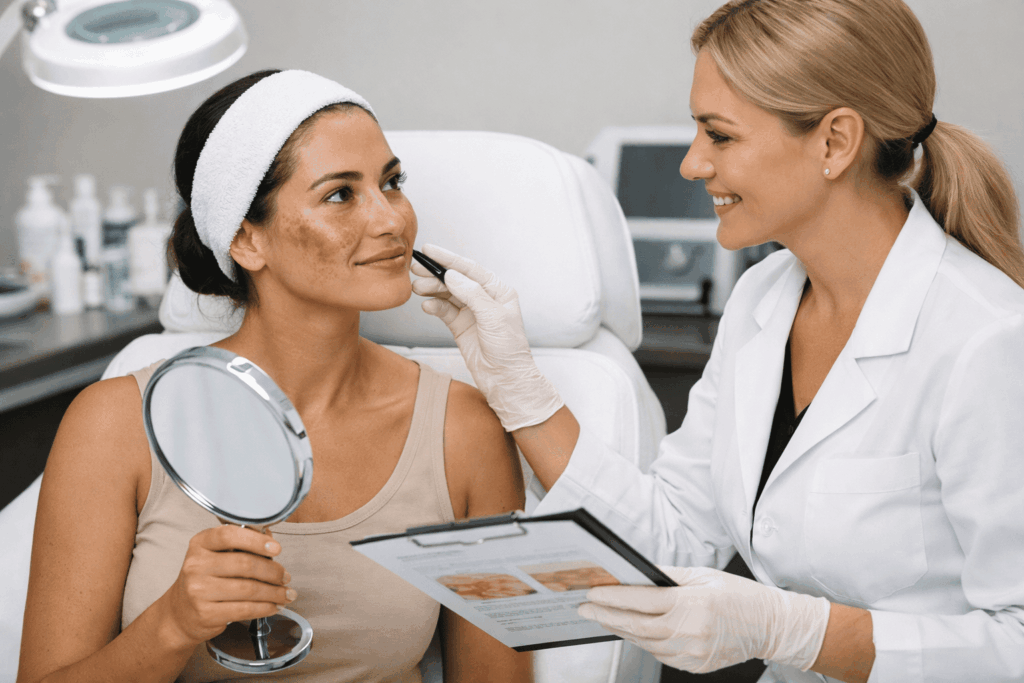
Introdução
“Melasma tem cura?” — essa é uma das perguntas mais pesquisadas no Google por pessoas que convivem com manchas escuras no rosto. A busca por respostas revela não apenas uma preocupação estética, mas também um impacto emocional significativo.
O melasma vai muito além de uma alteração de cor na pele. Ele pode afetar autoestima, segurança pessoal e até a forma como a pessoa se posiciona socialmente. Muitas mulheres relatam sentir necessidade constante de maquiagem para “esconder” as manchas, evitando fotos ou exposição direta à luz natural.
Do ponto de vista clínico, o melasma é uma condição dermatológica crônica, recorrente e multifatorial. Isso significa que sua origem não depende de um único fator. Ele envolve interação complexa entre predisposição genética, estímulos hormonais, radiação ultravioleta, luz visível e processos inflamatórios cutâneos.
Estudos publicados no Journal of the American Academy of Dermatology mostram que o melasma está associado a alterações não apenas na produção de melanina, mas também na estrutura vascular e inflamatória da pele. Ou seja, não se trata apenas de “excesso de pigmento”, mas de uma disfunção cutânea mais ampla.
Apesar dos avanços na dermatologia e na estética clínica, ainda há muitos mitos e promessas exageradas sobre tratamentos “definitivos”. Termos como “cura garantida” ou “mancha eliminada para sempre” não encontram respaldo científico consistente. Essa desinformação gera frustração, abandono de tratamentos e, muitas vezes, agravamento do quadro.
Com o crescimento da indústria cosmética e da popularização de procedimentos estéticos, o número de opções terapêuticas aumentou consideravelmente. No entanto, nem todas são indicadas para todos os casos — e algumas podem, inclusive, piorar a condição quando aplicadas sem critério técnico adequado.
Entender se o melasma tem cura exige compreender sua fisiopatologia, seu comportamento crônico e os limites reais da ciência atual. A pergunta não deve ser apenas “é possível eliminar?”, mas também:
- O que a literatura científica realmente afirma?
- Por que o melasma costuma voltar?
- Existe diferença entre clareamento, remissão e cura?
- O que funciona de forma segura e baseada em evidência?
Neste artigo, você vai encontrar respostas fundamentadas, atualizadas e livres de promessas irreais. O objetivo é trazer clareza, alinhar expectativas e mostrar quais estratégias realmente oferecem controle duradouro — respeitando a biologia da pele.
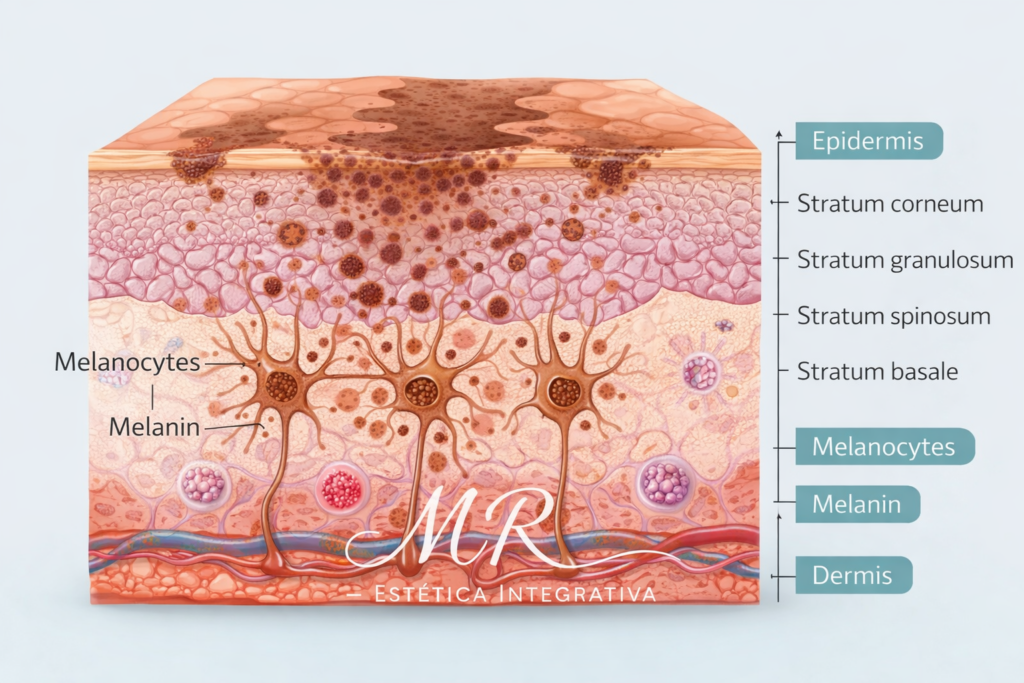
O Que é Melasma?
Entendendo a Doença de Forma Científica
O melasma é uma hipermelanose adquirida caracterizada por manchas acastanhadas ou acinzentadas, principalmente na face. Ele afeta predominantemente mulheres em idade fértil, mas também pode ocorrer em homens.
…Clinicamente, as manchas costumam apresentar padrão simétrico e localização frequente em regiões como malar (maçãs do rosto), frontal e mandibular. A distribuição geralmente acompanha áreas mais expostas à luz, o que reforça o papel central da radiação no desenvolvimento e na manutenção da condição
Estudos clínicos descrevem o melasma como uma condição multifatorial envolvendo:
- Hiperatividade dos melanócitos
- Alterações hormonais
- Exposição à radiação ultravioleta
- Predisposição genética
- Inflamação subclínica
- Alterações vasculares
Essa característica multifatorial explica por que o tratamento isolado raramente é suficiente. Não há um único “gatilho” responsável pelo surgimento das manchas, mas sim uma interação contínua entre fatores internos e externos.
Do ponto de vista fisiopatológico, os melanócitos — células responsáveis pela produção de melanina — tornam-se hiper-reativos. Eles passam a produzir pigmento de forma aumentada e mais sensível aos estímulos luminosos, especialmente radiação ultravioleta e luz visível.
Pesquisas histológicas demonstram que o melasma apresenta:
- Aumento da expressão de tirosinase
- Maior vascularização dérmica
- Dano à membrana basal
- Presença aumentada de mastócitos
A tirosinase é uma enzima-chave no processo de síntese de melanina. Seu aumento indica que a maquinaria de produção de pigmento está metabolicamente mais ativa. Já a maior vascularização sugere que fatores angiogênicos também participam da manutenção do quadro, tornando o melasma uma condição não apenas pigmentária, mas também vascular.
O dano à membrana basal facilita a migração de melanina para camadas mais profundas da pele, o que pode dificultar o clareamento completo. Além disso, o aumento de mastócitos evidencia a presença de um microambiente inflamatório persistente, ainda que muitas vezes invisível clinicamente.
Essas alterações mostram que o melasma não é apenas “excesso de pigmento”, mas uma condição complexa envolvendo pele, vasos sanguíneos e inflamação. Trata-se de uma disfunção cutânea estrutural e funcional, o que justifica seu comportamento crônico e a tendência à recidiva.
Compreender essa base científica é fundamental para alinhar expectativas terapêuticas e entender por que abordagens superficiais ou agressivas demais podem falhar — ou até agravar o quadro
Melasma Tem Cura?
A resposta baseada na ciência é clara:
Não, o melasma não tem cura definitiva.
Mas ele pode ser controlado com tratamento adequado.
Do ponto de vista médico, o melasma é classificado como uma condição crônica e recorrente. Isso significa que ele não se comporta como uma mancha transitória, que desaparece completamente após intervenção pontual. Mesmo após clareamento significativo, ele pode retornar se os fatores desencadeantes persistirem — especialmente exposição solar, luz visível, calor excessivo e alterações hormonais.
A ausência de “cura” não indica falta de tratamento eficaz. O que ocorre é que a pele acometida mantém uma tendência biológica à hiperpigmentação. Estudos demonstram que, mesmo quando a mancha clareia clinicamente, ainda podem existir alterações microscópicas na atividade melanocítica e na estrutura dérmica. Essa “memória cutânea” explica a facilidade com que o quadro pode reaparecer.
Além disso, a radiação ultravioleta é um estímulo constante e inevitável na vida cotidiana. Mesmo exposições consideradas leves podem reativar o processo de produção excessiva de melanina em indivíduos predispostos. Da mesma forma, oscilações hormonais — como as que ocorrem durante gestação, uso de anticoncepcionais ou disfunções endócrinas — podem intensificar o quadro.
Por isso, o objetivo terapêutico não é “curar”, mas:
- Reduzir a intensidade das manchas
- Controlar a atividade melanocítica
- Manter resultados a longo prazo
Na prática clínica, isso significa adotar uma estratégia contínua e estruturada. O tratamento não termina quando a mancha clareia; ele entra em fase de manutenção. A interrupção completa dos cuidados costuma ser um dos principais motivos de recidiva.
É importante destacar que muitos pacientes alcançam melhora expressiva — às vezes quase imperceptível a olho nu — quando seguem protocolo adequado e mantêm disciplina na fotoproteção. Portanto, embora a palavra “cura” não seja tecnicamente correta, o controle pode ser altamente satisfatório e devolver segurança estética e emocional.
Compreender essa diferença entre cura e controle é essencial para alinhar expectativas, evitar frustração e construir um plano terapêutico realista e eficaz.
Por Que o Melasma Volta?
O melasma recidiva porque os melanócitos permanecem hiper-reativos. Mesmo após tratamento, essas células não retornam completamente ao seu padrão biológico original. Elas continuam mais sensíveis a estímulos externos e internos, o que favorece a reativação da produção de melanina.
Mesmo após tratamento:
- A radiação UV pode reativar a melanogênese
- A luz visível pode estimular pigmentação
- Inflamação crônica pode perpetuar o processo
- Alterações hormonais podem reacender o quadro
A radiação ultravioleta é um dos principais gatilhos porque ativa diretamente a enzima tirosinase e aumenta a expressão de fatores que estimulam a síntese de melanina. Já a luz visível — especialmente em comprimentos de onda mais próximos do azul — também é capaz de induzir pigmentação, principalmente em fototipos mais altos.
Outro fator relevante é o calor. Exposição a altas temperaturas, seja por ambiente ou procedimentos inadequados, pode intensificar a atividade melanocítica por meio de mecanismos inflamatórios e vasculares.
A inflamação crônica subclínica desempenha papel central na recorrência. Mesmo quando a pele parece estável, pode existir um microambiente inflamatório persistente, com liberação de mediadores que estimulam continuamente os melanócitos. Esse processo silencioso contribui para a manutenção da tendência hiperpigmentar.
As alterações hormonais também são determinantes. Estrogênio e progesterona influenciam diretamente a atividade melanocítica. Por isso, períodos como gestação, uso de anticoncepcionais ou distúrbios endócrinos podem desencadear ou agravar o quadro, mesmo após melhora anterior.
Além disso, estudos mostram que a pele com melasma apresenta alterações estruturais persistentes, como maior vascularização e desorganização da membrana basal. O aumento de vasos sanguíneos favorece maior aporte de mediadores inflamatórios e fatores de crescimento, enquanto a membrana basal fragilizada facilita a deposição de melanina em camadas mais profundas da pele.
Essa combinação de fatores — celulares, vasculares, inflamatórios e hormonais — cria um terreno biologicamente propenso à recidiva.
Isso explica por que tratamentos isolados frequentemente falham. Protocolos que focam apenas no clareamento superficial do pigmento, sem controlar inflamação, vascularização e estímulos externos, tendem a gerar melhora temporária seguida de retorno das manchas.
Compreender essa dinâmica é essencial para estabelecer estratégias terapêuticas mais completas e duradouras.
O Que Realmente Funciona
Agora entramos na parte mais importante: quais tratamentos realmente têm respaldo científico consistente?
Quando analisamos revisões sistemáticas e consensos dermatológicos internacionais, fica claro que o tratamento do melasma precisa atuar em múltiplos mecanismos: melanogênese, inflamação, vascularização e estímulos externos. Protocolos isolados tendem a falhar justamente por não abordar essa complexidade.

1. Fotoproteção: A Base de Tudo
Nenhum tratamento funciona sem proteção solar rigorosa.
A fotoproteção não é um complemento — é o pilar central. Estudos publicados no Journal of the American Academy of Dermatology demonstram que a radiação ultravioleta induz diretamente a ativação da tirosinase, enzima-chave na produção de melanina.
Além disso:
- A radiação UV estimula citocinas inflamatórias que aumentam a atividade melanocítica
- A luz visível, especialmente em fototipos altos, contribui significativamente para hiperpigmentação
- A radiação UVA penetra profundamente, estimulando alterações dérmicas e vasculares
- A reaplicação inadequada compromete completamente os resultados terapêuticos
Estudos mostram que pacientes que mantêm uso consistente de protetor solar com cor apresentam menor taxa de recidiva quando comparados aos que utilizam apenas filtros convencionais.
Recomenda-se:
- FPS 50+
- Proteção ampla contra UVA
- Proteção contra luz visível (preferencialmente com pigmento)
- Reaplicação a cada 2–3 horas em exposição ativa
A fotoproteção é o único tratamento comprovadamente indispensável. Sem ela, qualquer outro ativo terá efeito limitado ou temporário.
2. Hidroquinona
Durante décadas foi considerada padrão ouro no tratamento do melasma.
A hidroquinona atua inibindo competitivamente a tirosinase, reduzindo a conversão de tirosina em melanina. Também interfere na síntese e degradação de melanossomos.
Evidências clínicas demonstram:
- Clareamento significativo em 8–12 semanas
- Melhores resultados quando combinada com retinoides e corticosteroides (terapia tripla)
- Eficácia especialmente em melasma epidérmico
Entretanto, suas limitações são relevantes:
- Pode causar irritação e dermatite de contato
- Não atua diretamente nos componentes vasculares e inflamatórios
- Uso prolongado e inadequado pode levar à ocronose exógena (raro, mas possível)
- Pode ocorrer efeito rebote após interrupção abrupta
Atualmente, muitos protocolos utilizam a hidroquinona em ciclos, associada a estratégias de manutenção com ativos menos irritativos.
3. Ácido Tranexâmico
O ácido tranexâmico ganhou destaque nos últimos anos por atuar além da simples inibição da melanina.
Originalmente utilizado como antifibrinolítico sistêmico, descobriu-se que ele interfere na via da plasmina — um mecanismo que reduz a liberação de mediadores inflamatórios e fatores de crescimento que estimulam melanócitos e vascularização.
Ele age:
- Inibindo a via da plasmina
- Reduzindo mediadores inflamatórios
- Modulando fatores angiogênicos
- Diminuindo interação entre queratinócitos e melanócitos
Estudos clínicos mostram melhora significativa quando usado:
- Oralmente (sob supervisão médica rigorosa)
- Tópico
- Intradérmico
A forma oral apresenta bons resultados em casos resistentes, mas exige avaliação criteriosa devido ao risco potencial tromboembólico em pacientes predispostos.
Ele é especialmente útil em melasma resistente ou recorrente, justamente por atuar também nos componentes inflamatórios e vasculares.
4. Ácido Azelaico
O ácido azelaico é um ativo versátil e seguro.
Possui ação:
- Antimelanogênica (inibe tirosinase)
- Anti-inflamatória
- Antioxidante leve
É uma opção segura para uso prolongado, inclusive em peles sensíveis ou gestantes (sob orientação médica). Embora seus resultados possam ser mais graduais que os da hidroquinona, apresenta perfil de segurança superior para manutenção contínua.
5. Niacinamida
A niacinamida (vitamina B3) atua principalmente reduzindo a transferência de melanossomos dos melanócitos para os queratinócitos.
Seus benefícios incluem:
- Redução da pigmentação gradual
- Ação anti-inflamatória
- Fortalecimento da barreira cutânea
É um excelente adjuvante terapêutico, principalmente em protocolos de manutenção. Contudo, isoladamente, não costuma resolver casos moderados a graves.
6. Peelings Químicos
Peelings superficiais com ácidos como glicólico, mandélico ou salicílico podem melhorar melasma epidérmico ao acelerar a renovação celular e facilitar a penetração de ativos despigmentantes.
Entretanto:
- Procedimentos agressivos podem gerar inflamação
- Inflamação excessiva pode piorar a pigmentação
- O risco é maior em fototipos altos
Por isso, devem ser usados com cautela e sempre associados à fotoproteção rigorosa.
7. Laser e Luz Intensa Pulsada
O uso de laser no melasma ainda é considerado controverso.
Algumas tecnologias de baixa fluência demonstram melhora temporária em casos específicos. Contudo:
- Existe risco real de hiperpigmentação pós-inflamatória
- Resultados podem ser instáveis
- Não tratam o componente inflamatório de base
- Não são considerados primeira linha terapêutica
Revisões científicas indicam que o laser deve ser reservado para casos selecionados, com indicação precisa e acompanhamento rigoroso.
O tratamento eficaz do melasma exige abordagem combinada:
- Fotoproteção rigorosa
- Clareadores com evidência clínica
- Controle inflamatório
- Estratégia de manutenção
Nenhum ativo isolado resolve permanentemente. A ciência aponta para protocolos individualizados, multifatoriais e contínuos.
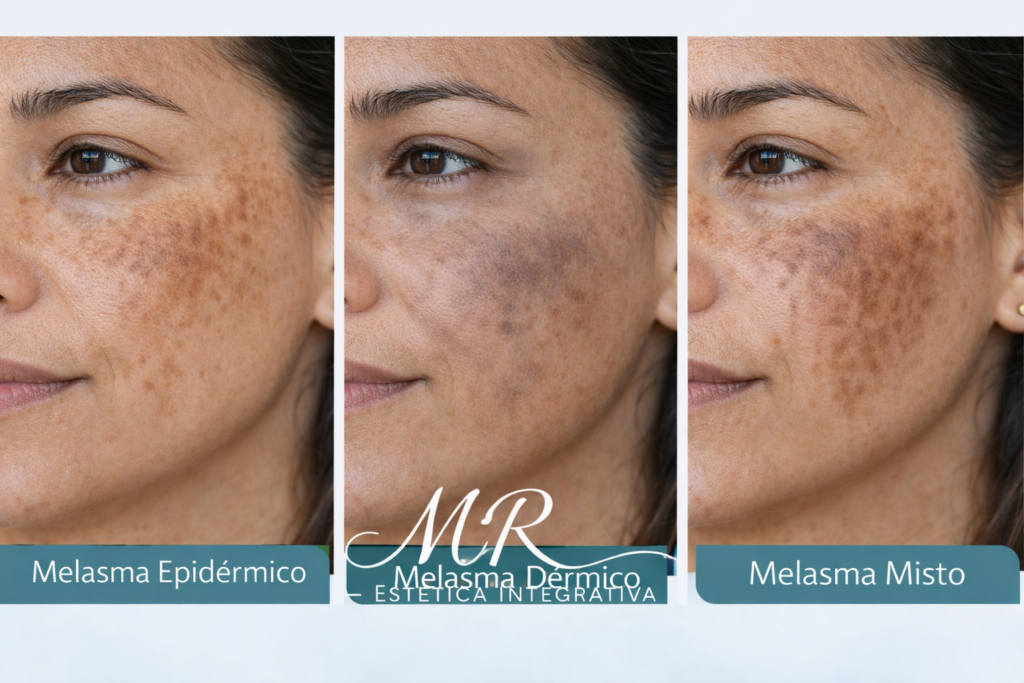
Tipos de Melasma e Resposta ao Tratamento
A classificação do melasma não é apenas didática — ela influencia diretamente a escolha terapêutica, o prognóstico e o tempo de resposta ao tratamento.
Tradicionalmente, o melasma é dividido conforme a profundidade do depósito de melanina na pele:
Melasma Epidérmico
No melasma epidérmico, o excesso de melanina encontra-se predominantemente nas camadas superficiais da epiderme.
Características comuns:
- Coloração marrom mais evidente
- Bordas mais definidas
- Melhor visualização à luz de Wood
- Resposta mais rápida ao tratamento
Esse tipo apresenta melhor resposta a clareadores tópicos, especialmente aqueles que atuam diretamente na inibição da tirosinase, como hidroquinona, ácido azelaico e retinoides.
Como o pigmento está em camadas mais superficiais, a renovação celular e a inibição da melanogênese tendem a produzir resultados mais previsíveis e rápidos.
Prognóstico: geralmente mais favorável quando há adesão rigorosa à fotoproteção.
Melasma Dérmico
No melasma dérmico, o pigmento encontra-se em camadas mais profundas da pele, frequentemente associado à presença de melanófagos na derme.
Características:
- Coloração acinzentada ou azulada
- Bordas menos definidas
- Menor resposta à luz de Wood
- Clareamento mais lento
É considerado mais resistente ao tratamento, porque a melanina está fora do alcance direto de muitos clareadores tópicos.
Além disso, o componente vascular e inflamatório tende a ser mais relevante nesse tipo. Por isso, estratégias que atuam na modulação inflamatória e vascular — como ácido tranexâmico e protocolos combinados — costumam ser mais indicadas.
Prognóstico: melhora possível, mas geralmente mais gradual e dependente de abordagem multimodal.
Melasma Misto
É o tipo mais comum na prática clínica.
Apresenta características tanto epidérmicas quanto dérmicas, o que explica a resposta variável ao tratamento.
Pode haver:
- Clareamento inicial rápido da parte epidérmica
- Persistência de sombra residual relacionada ao componente dérmico
Isso exige ajustes terapêuticos progressivos e avaliação constante da evolução clínica.
Importância do Diagnóstico Correto
Diagnóstico correto influencia diretamente na escolha terapêutica.
Tratar um melasma dérmico como se fosse exclusivamente epidérmico pode levar a frustração. Da mesma forma, procedimentos agressivos em casos com forte componente inflamatório podem piorar o quadro.
A avaliação clínica detalhada é fundamental para definir intensidade, profundidade e estratégia.
Estratégia Científica de Controle do Melasma
A ciência aponta que o melhor caminho é abordagem multimodal.
O melasma não é apenas excesso de pigmento — envolve inflamação, vascularização, disfunção de barreira e hiper-reatividade melanocítica. Portanto, o tratamento deve atuar em múltiplos eixos simultaneamente.
Uma estratégia científica consistente inclui:
- Fotoproteção rigorosa
- Clareadores tópicos com evidência clínica
- Modulação inflamatória
- Terapia vascular quando necessário
- Manutenção contínua
A combinação racional desses pilares reduz recidiva e melhora estabilidade dos resultados.
Protocolos que abordam apenas a melanina tendem a produzir clareamento temporário. Protocolos que controlam inflamação e vascularização tendem a oferecer maior durabilidade.
Quanto Tempo Leva Para Clarear?
Uma das perguntas mais frequentes é sobre tempo de resposta.
Estudos clínicos indicam:
- Melhora inicial perceptível entre 4–8 semanas
- Resultados mais evidentes por volta de 12 semanas
- Estabilização e manutenção podem ser necessárias por meses ou anos
É importante reforçar que o clareamento não ocorre de forma linear. Podem existir períodos de estabilização, leve escurecimento transitório ou necessidade de ajuste terapêutico.
O tratamento é contínuo.
Interrupção precoce é um dos principais fatores de recidiva.
O Impacto Emocional do Melasma
O melasma não é apenas uma condição cutânea — é uma condição psicossocial.
Pesquisas utilizando índices de qualidade de vida dermatológica demonstram que o melasma pode afetar:
- Autoestima
- Confiança social
- Qualidade de vida
- Bem-estar psicológico
Muitas pacientes relatam sensação de “rosto manchado permanentemente”, mesmo quando a intensidade é leve.
Por isso, o manejo deve ser também humanizado.
Alinhar expectativas, explicar o caráter crônico e reforçar o conceito de controle — e não cura — reduz frustração e abandono terapêutico.
O acompanhamento profissional contínuo também tem papel emocional relevante, pois transmite segurança e direcionamento.

O Futuro do Tratamento do Melasma
A ciência continua avançando.
Novas pesquisas investigam:
- Terapias combinadas com múltiplos alvos celulares
- Modulação genética da atividade melanocítica
- Antioxidantes sistêmicos com ação anti-inflamatória
- Abordagem personalizada baseada em fototipo e perfil inflamatório
Há crescente interesse na medicina personalizada, considerando que cada paciente apresenta combinação distinta de fatores desencadeantes.
O tratamento do futuro é individualizado.
Em vez de protocolos padronizados, a tendência é avaliação biológica mais precisa, permitindo intervenções direcionadas para o tipo específico de melasma e perfil cutâneo.
O tratamento eficaz do melasma exige abordagem combinada.
A literatura científica contemporânea é consistente ao demonstrar que o melasma não é apenas um distúrbio de pigmentação superficial. Trata-se de uma condição complexa que envolve hiperatividade melanocítica, inflamação subclínica, alterações vasculares e disfunção da barreira cutânea. Por isso, qualquer estratégia terapêutica que atue em apenas um desses mecanismos tende a produzir resultados parciais ou temporários.
Os pilares fundamentais incluem:
Fotoproteção rigorosa
A fotoproteção não é opcional — é a base estrutural do tratamento. Sem bloqueio adequado de radiação UV, UVA e luz visível, há estímulo contínuo da melanogênese e ativação inflamatória. Mesmo o protocolo mais avançado perde eficácia sem proteção adequada e reaplicação consistente.
Clareadores com evidência clínica
Ativos como hidroquinona, ácido azelaico, ácido tranexâmico e retinoides demonstram eficácia documentada na redução da síntese de melanina ou na modulação dos mecanismos envolvidos na hiperpigmentação. Entretanto, sua utilização deve ser estratégica, considerando tipo de melasma, fototipo e tolerância cutânea.
Controle inflamatório
A inflamação subclínica é um dos principais motores da recorrência. Ignorar esse componente significa tratar apenas a consequência (pigmento) e não o processo que o sustenta. A inclusão de ativos anti-inflamatórios e antioxidantes fortalece a estabilidade dos resultados.
Estratégia de manutenção
O clareamento inicial não representa o fim do tratamento. A fase de manutenção é determinante para prevenir recidiva. Ajustes na intensidade dos ativos, manutenção da fotoproteção e acompanhamento periódico reduzem significativamente a chance de retorno das manchas.
Nenhum ativo isolado resolve permanentemente.
Essa é uma das maiores verdades clínicas sobre o melasma. Protocolos simplificados, promessas de “eliminação definitiva” ou intervenções agressivas sem controle inflamatório frequentemente resultam em frustração ou efeito rebote.
A ciência aponta para protocolos individualizados, multifatoriais e contínuos.
Individualizados porque cada paciente apresenta combinação única de fatores hormonais, genéticos e ambientais.
Multifatoriais porque é necessário atuar em diferentes vias biológicas simultaneamente.
Contínuos porque o melasma é uma condição crônica, não episódica.
O objetivo realista não é apagar a existência biológica do melasma, mas manter a atividade melanocítica sob controle e preservar estabilidade cutânea ao longo do tempo.
Quando essa abordagem integrada é aplicada corretamente, os resultados tendem a ser consistentes, duradouros e clinicamente satisfatórios.
Conclusão:
Melasma Tem Cura? O Que a Ciência Realmente Confirma
Ao longo deste artigo, analisamos de forma aprofundada a pergunta que milhares de pessoas fazem diariamente: melasma tem cura?
A resposta científica é clara e baseada em evidências: não existe cura definitiva, mas existe controle eficaz, seguro e duradouro quando o tratamento é conduzido de maneira correta.
O melasma é uma condição dermatológica crônica, multifatorial e recorrente. Ele envolve hiperatividade dos melanócitos, estímulo hormonal, radiação ultravioleta, luz visível, inflamação subclínica e alterações vasculares estruturais. Não se trata apenas de excesso de pigmento — é uma desordem cutânea complexa.
Por isso, abordagens simplistas não funcionam.
A literatura dermatológica atual demonstra que os melhores resultados são alcançados por meio de uma estratégia integrada que inclui:
- Fotoproteção rigorosa e contínua
- Uso de clareadores com respaldo científico
- Controle da inflamação cutânea
- Avaliação do componente vascular quando necessário
- Manutenção a longo prazo
Também ficou claro que o tipo de melasma (epidérmico, dérmico ou misto) influencia diretamente na resposta terapêutica e no tempo de melhora. O diagnóstico adequado é parte essencial do sucesso.
Outro ponto fundamental é o tempo. O clareamento não ocorre de forma imediata. Estudos indicam melhora inicial entre 4 e 8 semanas, com resultados mais evidentes após cerca de 12 semanas — e manutenção prolongada é frequentemente necessária.
Além da dimensão clínica, o impacto emocional do melasma não deve ser negligenciado. A condição pode afetar autoestima, segurança e qualidade de vida. Por isso, o manejo precisa ser técnico, mas também humanizado.
A ciência atual não promete “cura definitiva”. Ela propõe algo mais realista e eficaz: controle sustentado, abordagem individualizada e tratamento contínuo.
Em vez de buscar soluções milagrosas, o caminho mais seguro é compreender a natureza crônica do melasma e adotar estratégias baseadas em evidência científica.
Em resumo:
- O melasma não tem cura definitiva.
- Ele pode ser controlado.
- O sucesso depende de estratégia, consistência e acompanhamento adequado.
- Protocolos personalizados oferecem melhores resultados.
- Manutenção é tão importante quanto o clareamento inicial.
O futuro do tratamento aponta para terapias cada vez mais individualizadas, combinadas e biologicamente direcionadas.
Enquanto isso, a melhor resposta disponível hoje é clara: controle inteligente, ciência aplicada e compromisso contínuo com a saúde da pele.
Leia também:
Rotina de Skincare para Pele Madura
Ácido Glicólico: Seu Uso na Estética, Benefícios e Ação na Pele
Ácido Mandélico: Como Atua na Pele, Seus Benefícios Estéticos e a Base Científica do Seu Uso
Melasma na Gravidez: Entenda as Causas e Como Tratar com Segurança