Introdução
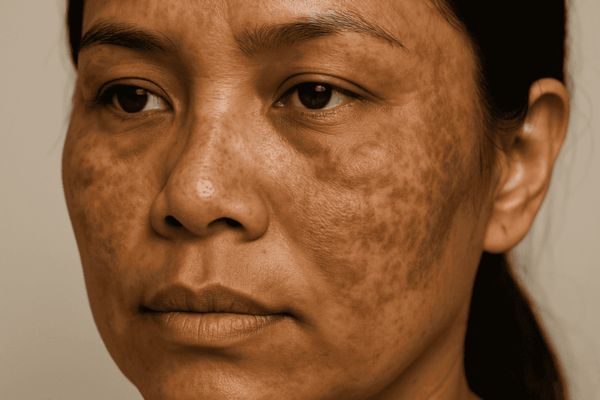
O melasma é uma condição dermatológica crônica caracterizada por hiperpigmentação adquirida, que afeta principalmente áreas expostas ao sol, especialmente o rosto. Ele se manifesta por meio de manchas escuras, geralmente de tonalidade marrom a acinzentada, que surgem de forma progressiva e tendem a apresentar distribuição simétrica, principalmente em regiões como testa, bochechas, nariz e buço. Trata-se de uma das queixas mais comuns na prática clínica estética e dermatológica, sendo frequentemente motivo de busca por tratamentos especializados.
Mais do que uma alteração puramente estética, o melasma tem um impacto significativo na qualidade de vida dos pacientes. Diversos estudos apontam que essa condição pode afetar diretamente a autoestima, a autoconfiança e até mesmo as relações sociais, devido à visibilidade das manchas no rosto. Por isso, seu manejo não deve ser visto apenas como uma questão cosmética, mas também como parte importante do bem-estar emocional.
Do ponto de vista epidemiológico, o melasma afeta predominantemente mulheres, representando cerca de 90% dos casos, especialmente entre 20 e 50 anos — faixa etária em que há maior influência hormonal. No entanto, homens também podem desenvolver a condição, principalmente quando expostos a fatores de risco como radiação solar intensa, predisposição genética e hábitos inadequados de cuidado com a pele.
A origem do melasma é multifatorial e complexa, envolvendo a interação de diversos fatores. Entre os principais estão as alterações hormonais (como gravidez e uso de anticoncepcionais), a exposição à radiação ultravioleta e à luz visível, a predisposição genética e processos inflamatórios na pele. Esses fatores atuam estimulando os melanócitos — células responsáveis pela produção de melanina — levando a uma produção excessiva e desregulada desse pigmento.
Além disso, evidências científicas mais recentes indicam que o melasma não está relacionado apenas ao aumento de melanina, mas também a alterações na vascularização da pele, ao estresse oxidativo e a um estado inflamatório crônico de baixo grau. Isso reforça a ideia de que se trata de uma condição complexa, que exige uma abordagem terapêutica ampla e individualizada.
Por todas essas características, o tratamento do melasma é considerado desafiador e contínuo. Não se trata apenas de clarear manchas já existentes, mas de controlar os fatores desencadeantes, prevenir a progressão e evitar recidivas. Isso exige disciplina, consistência e, muitas vezes, acompanhamento profissional para alcançar resultados eficazes e duradouros.
O que é o Melasma?
O melasma é um distúrbio de pigmentação caracterizado pelo aumento da síntese e deposição de melanina na pele. Trata-se de uma hiperpigmentação adquirida, crônica e recorrente, que se manifesta principalmente em áreas fotoexpostas, especialmente no rosto. Essa condição é marcada pelo surgimento de manchas escuras, com coloração que pode variar do marrom claro ao acinzentado, geralmente com bordas irregulares e distribuição simétrica.
Do ponto de vista clínico, o melasma vai além de uma simples alteração estética. Ele envolve mecanismos biológicos complexos, incluindo a hiperatividade dos melanócitos, alterações na barreira cutânea e a participação de processos inflamatórios. Por isso, é considerado uma condição multifatorial, o que explica sua dificuldade de tratamento e tendência à recorrência.
A melanina é produzida pelos melanócitos e tem como principal função proteger o DNA celular contra os danos causados pela radiação ultravioleta. No entanto, no melasma, essa produção ocorre de forma desregulada. Mesmo estímulos leves, como pequenas exposições ao sol ou calor, podem desencadear uma produção excessiva de pigmento, que se deposita de maneira irregular na pele, formando as manchas características.
Além disso, evidências científicas mais recentes mostram que o melasma não está relacionado apenas ao excesso de melanina. Há também alterações no microambiente da pele, como aumento da vascularização, presença de mediadores inflamatórios e maior sensibilidade a fatores externos, como luz solar, luz visível e poluição. Esses elementos contribuem para a persistência das manchas e explicam por que o tratamento precisa ser contínuo e bem direcionado.
Outro ponto importante é que o melasma apresenta um comportamento variável ao longo do tempo. As manchas podem escurecer em períodos de maior exposição solar, alterações hormonais ou inflamações cutâneas, e clarear parcialmente com o tratamento adequado. Essa característica reforça o seu caráter crônico e a necessidade de cuidados constantes para controle eficaz da condição.
Como o melasma se manifesta na pele
Clinicamente, o melasma se apresenta como manchas hiperpigmentadas de bordas irregulares, geralmente bem delimitadas, que podem variar em intensidade de acordo com fatores externos e internos.
Essas manchas tendem a escurecer com:
- Exposição solar
- Calor
- Inflamação
- Alterações hormonais
Além disso, podem apresentar variações sazonais, sendo mais intensas no verão.
Distribuição simétrica: uma característica diagnóstica
A simetria facial é uma característica importante do melasma. Essa distribuição ocorre porque os estímulos que desencadeiam a condição (como radiação solar e hormônios) atuam de forma sistêmica e uniforme.
Esse padrão ajuda a diferenciar o melasma de outras hiperpigmentações, como:
- Hiperpigmentação pós-inflamatória
- Lentigos solares
- Efélides (sardas)
O Melasma Tem Cura?
Essa é uma das dúvidas mais frequentes entre pacientes — e também uma das mais importantes para alinhar expectativas desde o início do tratamento. será que melasma tem cura?
De forma direta: o melasma não possui cura definitiva, mas pode ser controlado de maneira eficaz com a abordagem correta.
Isso acontece porque o melasma é uma condição crônica e multifatorial. Ou seja, ele não depende de um único fator que possa ser eliminado completamente. Mesmo quando as manchas desaparecem visualmente, os mecanismos que levaram ao seu surgimento — como predisposição genética, estímulos hormonais e sensibilidade à radiação solar — continuam presentes na pele.
Por que o melasma não tem cura?
O principal motivo está na forma como a pele “memoriza” o estímulo pigmentante. Os melanócitos, que são as células responsáveis pela produção de melanina, permanecem mais sensíveis e reativos mesmo após o tratamento.
Isso significa que, diante de novos estímulos — como exposição solar, calor, luz visível ou alterações hormonais — a produção de melanina pode ser reativada com mais facilidade, levando ao reaparecimento das manchas.
Além disso, estudos recentes mostram que o melasma envolve não apenas pigmentação, mas também alterações vasculares e inflamatórias. Essa complexidade torna o tratamento mais desafiador e reforça a necessidade de um controle contínuo.
O que é possível alcançar com o tratamento?
Apesar de não haver cura definitiva, os avanços na dermatologia permitem resultados bastante satisfatórios quando o tratamento é feito de forma correta e consistente.
Com um protocolo bem estruturado, é possível:
- Clarear significativamente as manchas
- Uniformizar o tom da pele
- Reduzir a intensidade da pigmentação
- Prevenir a progressão do melasma
- Manter os resultados a longo prazo
Em muitos casos, o melasma pode se tornar praticamente imperceptível.
O conceito de controle do melasma
Hoje, a abordagem mais moderna não fala em “cura”, mas sim em controle da condição.
Controlar o melasma significa:
- Reduzir a atividade dos melanócitos
- Proteger a pele contra estímulos externos
- Evitar inflamações e agressões cutâneas
- Manter uma rotina de cuidados contínua
Ou seja, o tratamento não termina — ele evolui para uma fase de manutenção.
A importância da manutenção
Um dos maiores erros no tratamento do melasma é interromper os cuidados assim que as manchas melhoram.
Sem manutenção adequada:
- O melasma tende a retornar
- As manchas podem voltar mais intensas
- O tratamento pode se tornar mais difícil com o tempo
Por isso, mesmo após o clareamento, é essencial manter:
- Uso diário de protetor solar
- Rotina com ativos adequados
- Acompanhamento profissional quando necessário
Expectativa realista: o segredo do sucesso
Entender que o melasma é uma condição controlável — e não curável — é fundamental para o sucesso do tratamento.
Pacientes que têm expectativas realistas:
- Mantêm maior disciplina
- Seguem corretamente as orientações
- Apresentam melhores resultados a longo prazo
Embora o melasma não tenha cura definitiva, ele pode ser tratado e controlado com excelentes resultados quando há consistência, estratégia e acompanhamento adequado.
Mais do que eliminar manchas, o objetivo é equilibrar a pele, reduzir os gatilhos e manter a uniformidade ao longo do tempo.
Com os cuidados certos, é totalmente possível conviver com o melasma sem que ele comprometa a aparência e a autoestima.
Fisiopatologia do Melasma: Entendendo a Base Científica
A fisiopatologia do melasma é complexa e envolve múltiplos mecanismos biológicos interligados. Diferente do que se pensava no passado — quando era visto apenas como um excesso de pigmento — hoje se sabe que o melasma envolve alterações celulares, inflamatórias, vasculares e até estruturais na pele.
Esse entendimento é fundamental, porque explica por que muitos tratamentos falham quando focam apenas no clareamento superficial, sem atuar nos mecanismos mais profundos da condição.
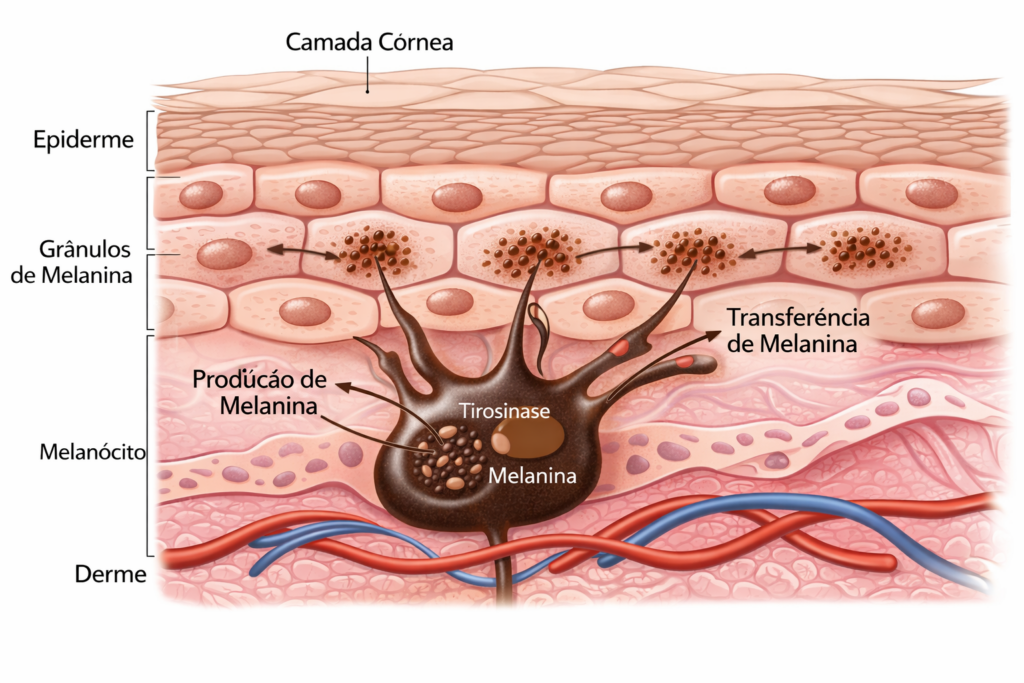
Ativação da tirosinase e melanogênese
A tirosinase é a principal enzima envolvida na produção de melanina e desempenha um papel central na fisiopatologia do melasma. Ela atua catalisando etapas essenciais da melanogênese, especialmente a conversão do aminoácido tirosina em DOPA (dihidroxifenilalanina) e, posteriormente, em melanina.
Esse processo ocorre dentro dos melanossomas, estruturas presentes nos melanócitos responsáveis pela síntese e armazenamento do pigmento.
No melasma, ocorre uma hiperativação da tirosinase, o que acelera toda a cascata da melanogênese. Como consequência:
- Há aumento da produção de melanina
- O pigmento é produzido em maior quantidade e de forma contínua
- Ocorre maior transferência de melanina para os queratinócitos
Além disso, não é apenas a quantidade de melanina que aumenta, mas também a atividade e o tamanho dos melanossomas, o que contribui para uma pigmentação mais intensa e persistente.
Outro ponto importante é que, no melasma, os melanócitos tornam-se mais sensíveis a estímulos externos, como radiação solar e inflamação. Isso significa que mesmo pequenas agressões podem desencadear uma resposta pigmentária exagerada.
Papel da radiação UV e luz visível
A radiação ultravioleta (UV) é um dos principais fatores que desencadeiam e agravam o melasma, atuando diretamente na ativação dos melanócitos.
Quando a pele é exposta à radiação UV, ocorre a formação de espécies reativas de oxigênio (radicais livres), que geram estresse oxidativo. Esse processo ativa diversas vias celulares que estimulam a produção de melanina, incluindo o aumento da atividade da tirosinase.
Além disso, a radiação UV induz a liberação de mediadores inflamatórios e fatores de crescimento, que intensificam ainda mais a melanogênese.
Já a luz visível, especialmente na faixa da luz azul, também desempenha um papel importante, principalmente em fototipos mais altos. Ela atua por meio da ativação de receptores como a opsina-3, presentes nos melanócitos, desencadeando a produção de melanina por vias diferentes das ativadas pela radiação UV.
Outro fator relevante é que a luz visível tem um efeito cumulativo e pode agravar o melasma mesmo em ambientes internos, devido à exposição a telas e iluminação artificial.
Isso explica por que apenas proteger contra UV não é suficiente — a proteção contra luz visível também é essencial.
Componente vascular e inflamatório
Estudos mais recentes mostram que o melasma não é apenas uma condição pigmentária, mas também apresenta um importante componente vascular e inflamatório.
Na pele afetada, observa-se um aumento da vascularização, com maior presença de vasos sanguíneos na derme. Esses vasos liberam mediadores que estimulam os melanócitos, contribuindo para a manutenção da hiperpigmentação.
Além disso, há presença de diversos mediadores inflamatórios, como citocinas e prostaglandinas, que:
- Estimulam diretamente a atividade dos melanócitos
- Aumentam a produção de melanina
- Prolongam a resposta inflamatória
Outro aspecto importante é a disfunção da barreira cutânea. No melasma, a pele tende a ser mais sensível e reativa, o que facilita a penetração de agentes irritantes e aumenta o risco de inflamação.
Essa combinação de fatores — vascularização aumentada, inflamação crônica e barreira cutânea comprometida — cria um ambiente propício para a persistência do melasma.
Por isso, o melasma é considerado hoje uma condição multifatorial e complexa, e não apenas uma simples mancha causada pelo sol.
Principais Causas do Melasma
O melasma é uma condição multifatorial, ou seja, não possui uma única causa isolada. Seu desenvolvimento ocorre a partir da interação entre fatores externos (como radiação solar e luz visível) e internos (como hormônios e predisposição genética), associados a processos inflamatórios e alterações celulares.
Essa combinação de fatores leva à hiperatividade dos melanócitos e à produção excessiva de melanina, resultando no aparecimento das manchas características.
Compreender essas causas é essencial, pois o controle do melasma depende diretamente da identificação e redução desses estímulos.
Exposição solar: o fator mais importante
A radiação solar é considerada o principal fator desencadeante e agravante do melasma. Isso ocorre porque os raios ultravioleta (UVA e UVB) atuam diretamente na ativação dos melanócitos, estimulando a produção de melanina como um mecanismo de defesa da pele.
Quando a pele é exposta ao sol, ocorre uma série de reações biológicas:
- Ativação da tirosinase, aumentando a melanogênese
- Produção de espécies reativas de oxigênio (radicais livres)
- Liberação de mediadores inflamatórios
- Estímulo de fatores de crescimento que intensificam a pigmentação
Além disso, a radiação UVA tem a capacidade de penetrar profundamente na pele, atingindo a derme e promovendo alterações mais duradouras, enquanto a UVB atua principalmente na epiderme, causando inflamação e contribuindo para o escurecimento das manchas.
Outro ponto importante é o efeito cumulativo da radiação solar. Pequenas exposições diárias, muitas vezes negligenciadas, somam-se ao longo do tempo e são suficientes para agravar o melasma.
Mesmo exposições indiretas, como luz solar que atravessa janelas, também têm impacto, especialmente pela ação dos raios UVA, que não são totalmente bloqueados pelo vidro.
Luz visível e tecnologia
Além da radiação ultravioleta, a luz visível — especialmente a luz azul — tem sido reconhecida como um importante fator no desenvolvimento e agravamento do melasma.
Essa luz é emitida por diversas fontes do dia a dia, como:
- Telas de celular
- Computadores
- Televisores
- Iluminação artificial
Diferente da radiação UV, a luz visível atua por meio da ativação de receptores específicos nos melanócitos, como a opsina-3, desencadeando a produção de melanina por vias alternativas.
Estudos mostram que esse efeito é mais pronunciado em indivíduos com fototipos mais altos, nos quais a pele possui maior capacidade de resposta pigmentária.
Outro fator relevante é que a luz visível pode potencializar os efeitos da radiação UV quando há exposição combinada, intensificando ainda mais a hiperpigmentação.
Isso explica por que o melasma pode piorar mesmo em ambientes internos e reforça a importância da proteção contra luz visível no dia a dia.
Influência hormonal
Os hormônios desempenham um papel central no desenvolvimento do melasma, especialmente o estrogênio e a progesterona.
Esses hormônios estimulam diretamente os melanócitos, aumentando a atividade da tirosinase e, consequentemente, a produção de melanina.
Por isso, o melasma é frequentemente associado a períodos de alteração hormonal, como:
- Gravidez (melasma gravídico ou “máscara da gravidez”)
- Uso de anticoncepcionais hormonais
- Terapias de reposição hormonal
Durante a gestação, por exemplo, há um aumento significativo dos níveis hormonais, o que pode desencadear ou agravar o melasma, especialmente quando associado à exposição solar.
Além disso, algumas pessoas apresentam maior sensibilidade dos melanócitos aos estímulos hormonais, o que explica por que nem todas as mulheres desenvolvem melasma nessas condições.
Esse fator reforça o caráter interno da condição e sua relação com o equilíbrio hormonal do organismo.
Genética e predisposição
A predisposição genética é um dos fatores mais importantes no desenvolvimento do melasma. Estudos indicam que uma parcela significativa dos pacientes possui histórico familiar da condição, sugerindo herança genética relacionada à resposta pigmentária da pele.
Essa predisposição está associada a:
- Maior sensibilidade dos melanócitos
- Tendência à hiperprodução de melanina
- Resposta exacerbada a estímulos externos, como luz e inflamação
Além disso, indivíduos com fototipos mais altos (peles mais escuras) apresentam maior risco de desenvolver melasma, devido à maior atividade melanocítica natural.
A genética não determina necessariamente o aparecimento do melasma, mas aumenta a probabilidade de desenvolvimento quando há exposição a fatores desencadeantes.
Ou seja, ela atua como um fator de base que potencializa a ação dos outros estímulos.
Inflamação e agressão cutânea
A inflamação é um fator frequentemente subestimado no melasma, mas desempenha um papel fundamental no seu desenvolvimento e agravamento.
Qualquer agressão à pele pode desencadear um processo inflamatório que estimula os melanócitos, levando à produção excessiva de melanina — fenômeno conhecido como hiperpigmentação pós-inflamatória.
Entre os principais fatores que podem causar inflamação estão:
- Procedimentos estéticos agressivos ou mal indicados
- Uso inadequado de ácidos ou cosméticos irritantes
- Acne e outras condições inflamatórias da pele
- Exposição excessiva ao calor
Além disso, a inflamação crônica de baixo grau, presente no melasma, contribui para a manutenção do quadro, criando um ciclo contínuo de estímulo pigmentário.
Outro aspecto importante é a disfunção da barreira cutânea. Quando a pele está sensibilizada, ela se torna mais vulnerável a agentes externos, aumentando o risco de irritação e, consequentemente, de hiperpigmentação.
Isso reforça que o melasma não é apenas uma questão de pigmento, mas também de equilíbrio e integridade da pele.
Tipos de Melasma
A classificação do melasma é um dos pontos mais importantes na avaliação clínica, pois está diretamente relacionada à profundidade do pigmento na pele e ao comportamento da condição ao longo do tempo.
De forma geral, o melasma é dividido em três tipos principais: epidérmico, dérmico e misto. Essa classificação leva em consideração onde a melanina está depositada — se nas camadas mais superficiais ou mais profundas da pele.
Compreender essa diferença é essencial para entender por que alguns casos respondem melhor do que outros e por que o melasma pode apresentar variações na coloração e intensidade.
Melasma epidérmico
No melasma epidérmico, o pigmento está localizado predominantemente na epiderme, que é a camada mais superficial da pele.
Nesse tipo, a melanina é produzida em excesso pelos melanócitos e transferida para os queratinócitos, onde fica mais acessível e visível. Por estar em uma camada mais superficial, o pigmento tende a ser mais facilmente identificado e, do ponto de vista clínico, apresenta um comportamento mais previsível.
Características aprofundadas:
- Resposta mais rápida
Isso ocorre porque o pigmento está mais superficial, o que permite uma renovação celular mais eficiente. A epiderme está em constante renovação, o que favorece a eliminação gradual da melanina acumulada. - Melhor prognóstico
Casos epidérmicos tendem a apresentar maior controle ao longo do tempo, desde que os fatores desencadeantes sejam devidamente controlados. - Coloração mais intensa e definida
As manchas costumam apresentar um tom marrom mais escuro e homogêneo, com bordas mais bem delimitadas, o que facilita sua identificação clínica.
Além disso, sob avaliação com luz específica, como a lâmpada de Wood, esse tipo de melasma costuma apresentar maior contraste em relação à pele ao redor, justamente por estar mais superficial.
Melasma dérmico
No melasma dérmico, o pigmento está localizado na derme, uma camada mais profunda da pele.
Nesse caso, a melanina não está apenas nos queratinócitos, mas também é fagocitada por células chamadas melanófagos, que ficam na derme. Isso torna o pigmento mais difícil de ser removido, pois ele não acompanha o ciclo natural de renovação da epiderme.
Características aprofundadas:
- Mais resistente
A profundidade do pigmento dificulta sua eliminação, tornando o quadro mais persistente ao longo do tempo. - Difícil manejo
Como a derme não se renova da mesma forma que a epiderme, o pigmento permanece por mais tempo, o que explica a dificuldade de clareamento completo. - Coloração acinzentada ou azulada
Esse tom ocorre devido ao chamado efeito Tyndall, em que a luz ao atravessar a pele interage com o pigmento profundo, alterando sua percepção visual.
Além disso, no melasma dérmico, as bordas das manchas costumam ser menos definidas, e o contraste com a pele ao redor é menor, o que pode dificultar o diagnóstico apenas pela observação clínica.
Melasma misto
O melasma misto é o tipo mais comum na prática clínica e representa a combinação dos padrões epidérmico e dérmico.
Nesse caso, parte do pigmento está localizada na epiderme, enquanto outra parte está mais profundamente na derme. Isso faz com que o comportamento da condição seja mais variável e, muitas vezes, mais desafiador de avaliar.
Características aprofundadas:
- Presença simultânea de áreas com diferentes tonalidades
- Regiões mais superficiais com coloração marrom
- Regiões mais profundas com aspecto acinzentado
Essa combinação pode fazer com que o melasma apresente resposta irregular ao longo da face, com algumas áreas mais claras e outras mais resistentes.
Além disso, o melasma misto pode variar ao longo do tempo, dependendo da intensidade dos estímulos externos e da atividade melanocítica.
Ferramentas diagnósticas
A identificação do tipo de melasma não deve ser baseada apenas na observação visual. Para uma avaliação mais precisa, são utilizadas ferramentas diagnósticas específicas que ajudam a determinar a profundidade do pigmento.

Lâmpada de Wood
A lâmpada de Wood emite uma luz ultravioleta que permite avaliar a distribuição da melanina na pele.
- No melasma epidérmico: há aumento do contraste das manchas
- No melasma dérmico: não há realce significativo
- No melasma misto: algumas áreas se destacam, enquanto outras não
Essa ferramenta é simples, não invasiva e amplamente utilizada na prática clínica.
Dermatoscopia
A dermatoscopia permite uma visualização ampliada da pele, revelando padrões pigmentares que não são visíveis a olho nu.
Ela ajuda a identificar:
- Distribuição da melanina
- Presença de vasos sanguíneos
- Padrões estruturais da pigmentação
Além disso, contribui para diferenciar o melasma de outras condições de hiperpigmentação.
Avaliação clínica detalhada
A avaliação clínica continua sendo fundamental e deve considerar:
- Histórico do paciente
- Tempo de evolução das manchas
- Fatores desencadeantes
- Fototipo da pele
- Localização e padrão das manchas
A combinação dessas ferramentas permite uma análise mais precisa do tipo de melasma, o que é essencial para compreender o comportamento da condição.
Tratamentos que Realmente Funcionam
O tratamento do melasma exige uma abordagem multifatorial, contínua e baseada em evidências científicas. Isso porque a condição envolve diferentes mecanismos fisiopatológicos, como hiperatividade dos melanócitos, inflamação, estresse oxidativo, componente vascular e disfunção da barreira cutânea.
Não existe uma única solução isolada capaz de controlar o melasma de forma eficaz. O sucesso terapêutico depende da combinação de estratégias que atuem simultaneamente em diferentes vias da melanogênese.
Além disso, um dos pontos mais importantes é compreender que o objetivo do tratamento não é apenas clarear as manchas visíveis, mas também reduzir os estímulos que mantêm o processo ativo.
Fotoproteção: base de tudo
A fotoproteção é o pilar central no tratamento do melasma e, sem ela, qualquer outra intervenção tende a falhar ou apresentar resultados temporários.
A exposição à radiação ultravioleta e à luz visível ativa diretamente os melanócitos, estimula mediadores inflamatórios e aumenta o estresse oxidativo — fatores que perpetuam a produção de melanina.
Mesmo quando o paciente utiliza ativos clareadores ou realiza procedimentos, a ausência de proteção solar mantém o estímulo contínuo, impedindo a estabilização do quadro.
Outro aspecto relevante é que a radiação UVA, presente durante todo o dia e capaz de atravessar nuvens e vidros, promove um estímulo silencioso e cumulativo, muitas vezes negligenciado.
Por isso, a fotoproteção não é apenas preventiva, mas também terapêutica.
Mecanismo de proteção
O protetor solar atua em diferentes níveis biológicos, interferindo diretamente nos processos envolvidos na formação do melasma.
- Bloqueio da radiação UV
Filtros solares físicos e químicos reduzem a penetração dos raios UVA e UVB, diminuindo a ativação dos melanócitos e a indução da tirosinase. - Redução da inflamação cutânea
Ao evitar o dano celular causado pela radiação, o protetor solar reduz a liberação de citocinas inflamatórias, que são responsáveis por estimular a melanogênese. - Prevenção do estímulo melanocítico
A proteção contínua evita que os melanócitos sejam constantemente ativados, permitindo maior estabilidade na produção de melanina.
Além disso, protetores com cor desempenham um papel adicional importante ao bloquear parcialmente a luz visível, especialmente em indivíduos com maior propensão à hiperpigmentação.
Estratégias avançadas
A fotoproteção eficaz vai além do uso isolado do protetor solar e envolve um conjunto de medidas complementares.
- Uso de barreiras físicas
Chapéus, bonés, óculos escuros e roupas com proteção UV reduzem significativamente a exposição direta à radiação, funcionando como uma defesa adicional. - Evitar horários críticos
Entre 10h e 16h, a intensidade da radiação solar é maior, aumentando o risco de ativação melanocítica. Reduzir a exposição nesses períodos é uma estratégia fundamental. - Reaplicação rigorosa
O protetor solar perde eficácia ao longo do dia devido ao suor, oleosidade e contato com o ambiente. A reaplicação a cada 2–3 horas é essencial para manter a proteção contínua. - Quantidade adequada
A subaplicação é um erro comum. A quantidade insuficiente reduz significativamente o nível real de proteção oferecido pelo produto.
A eficácia da fotoproteção depende mais da consistência do uso do que do produto isoladamente.
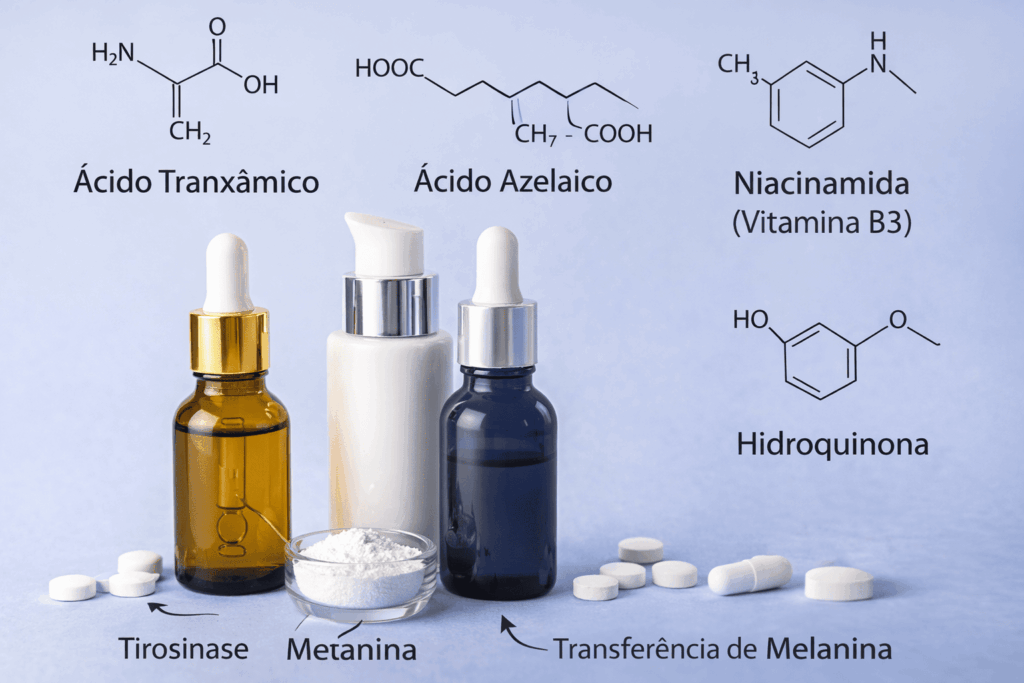
Ativos clareadores com evidência
Os ativos clareadores atuam diretamente nos mecanismos da melanogênese, reduzindo a produção, a transferência ou a oxidação da melanina.
A escolha desses ativos deve considerar o tipo de melasma, o perfil da pele e a tolerância individual, pois o excesso de estímulo pode gerar inflamação e piorar o quadro.
Ácido tranexâmico
O ácido tranexâmico tem ganhado destaque na literatura científica devido à sua ação multifatorial.
Ele atua principalmente na inibição da plasmina, uma enzima envolvida na ativação de mediadores inflamatórios e fatores que estimulam os melanócitos.
Além disso:
- Reduz a liberação de ácido araquidônico
- Diminui a atividade da tirosinase
- Atua no componente vascular do melasma
Essa ação combinada torna o ativo especialmente interessante em casos associados à inflamação e vascularização aumentada.
Niacinamida
A niacinamida (vitamina B3) atua de forma indireta na pigmentação, sendo uma excelente opção para uso contínuo.
Seus principais mecanismos incluem:
- Inibição da transferência de melanossomas dos melanócitos para os queratinócitos
- Fortalecimento da barreira cutânea
- Redução da inflamação
- Ação antioxidante
Por melhorar a integridade da pele, ela reduz a sensibilidade e o risco de hiperpigmentação induzida por irritação.
Se você quer entender como a niacinamida pode ajudar no tratamento, veja este guia completo:
Niacinamida Para Melasma Funciona Mesmo? Descubra a Verdade Baseada na Ciência
Ácido kójico
O ácido kójico é um inibidor clássico da tirosinase, atuando diretamente na redução da produção de melanina.
Seu mecanismo envolve a quelação de íons cobre, que são essenciais para a atividade da tirosinase.
Além disso:
- Possui leve ação antioxidante
- Atua na uniformização do tom da pele
No entanto, pode causar sensibilidade em algumas peles, especialmente quando utilizado em concentrações mais altas ou em combinação com outros ácidos.
Vitamina C
A vitamina C (ácido ascórbico) atua principalmente como antioxidante, neutralizando radicais livres gerados pela radiação UV.
Seus efeitos incluem:
- Redução do estresse oxidativo
- Inibição indireta da melanogênese
- Clareamento progressivo da pele
- Estímulo à síntese de colágeno
Além disso, a vitamina C contribui para a uniformização do tom da pele e melhora a luminosidade, sendo uma aliada importante no manejo do melasma.
Ácidos dermatológicos
Os ácidos dermatológicos são amplamente utilizados devido à sua capacidade de promover renovação celular e modular a pigmentação.
Seu uso deve ser cuidadosamente ajustado para evitar irritação excessiva, que pode desencadear efeito contrário ao desejado.
H4 — Renovação celular controlada
Os ácidos promovem uma descamação química controlada, acelerando o turnover celular.
Esse processo:
- Remove células pigmentadas da epiderme
- Estimula a regeneração cutânea
- Melhora a textura da pele
- Facilita a penetração de outros ativos
Além disso, alguns ácidos também possuem ação direta na melanogênese, potencializando o efeito clareador.
Importância da dosagem
A eficácia dos ácidos está diretamente relacionada ao equilíbrio entre estímulo e tolerância da pele.
O uso inadequado pode causar:
- Irritação
- Inflamação
- Comprometimento da barreira cutânea
Esses fatores ativam os melanócitos, podendo levar ao escurecimento das manchas.
Por isso, o controle da concentração, frequência de uso e associação com outros ativos é essencial para evitar efeitos adversos.
Procedimentos estéticos
Os procedimentos estéticos podem atuar como coadjuvantes no manejo do melasma, especialmente em protocolos bem estruturados.
No entanto, diferentemente de outras condições, o melasma exige uma abordagem extremamente cautelosa, pois a pele é altamente reativa.
Abordagem cautelosa
A escolha do procedimento deve ser individualizada, considerando:
- Tipo de melasma
- Fototipo da pele
- Histórico de sensibilidade
- Presença de inflamação ativa
Procedimentos mal indicados podem desencadear resposta inflamatória intensa, estimulando ainda mais a produção de melanina.
Além disso, a preparação da pele e o acompanhamento pós-procedimento são fundamentais para minimizar riscos.
Riscos
Quando não realizados de forma adequada, os procedimentos podem levar a efeitos indesejados importantes.
- Efeito rebote
Ocorre quando há estímulo excessivo dos melanócitos após uma agressão à pele, resultando em escurecimento maior do que o inicial. - Inflamação
A resposta inflamatória pode ativar mediadores que estimulam a melanogênese. - Agravamento do quadro
Intervenções inadequadas podem tornar o melasma mais resistente e difícil de controlar.
Isso reforça que, no melasma, menos agressão e mais estratégia costumam gerar melhores resultados a longo prazo.
Erros que Pioram o Melasma
O melasma não depende apenas do tratamento correto, mas também da evitação de fatores que perpetuam o estímulo melanocítico. Em muitos casos, a ausência de resultados não está relacionada à falta de bons produtos, mas sim à presença de erros silenciosos na rotina.
Esses erros mantêm a pele em um estado constante de inflamação, estresse oxidativo e estímulo à melanogênese, impedindo a estabilização do quadro.
Um dos maiores desafios no controle do melasma é justamente a consistência comportamental, já que pequenas falhas diárias podem comprometer semanas ou meses de tratamento.
Não usar protetor solar diariamente
Esse é, sem dúvida, o erro mais comum e mais prejudicial.
A ausência de fotoproteção permite que a radiação ultravioleta e a luz visível estimulem continuamente os melanócitos, mantendo a produção de melanina ativa.
Mesmo em dias nublados ou dentro de ambientes fechados, a pele continua exposta à radiação UVA e à luz visível, que são suficientes para agravar o melasma.
Além disso:
- A radiação solar induz inflamação subclínica
- Aumenta a produção de radicais livres
- Estimula diretamente a atividade da tirosinase
Isso cria um ciclo contínuo de escurecimento, anulando os efeitos de qualquer ativo clareador.
Outro ponto crítico é que muitos pacientes utilizam protetor solar apenas quando “lembram” ou apenas em situações de exposição direta ao sol, o que não é suficiente para controlar o melasma.
Aplicar quantidade insuficiente de protetor
Mesmo quando o protetor solar é utilizado, a quantidade aplicada frequentemente é menor do que a necessária para atingir o FPS indicado no rótulo.
Isso reduz drasticamente a proteção real, deixando a pele vulnerável à radiação.
Estudos mostram que a maioria das pessoas aplica menos da metade da quantidade recomendada, o que pode diminuir o FPS efetivo em até 70%.
Na prática, isso significa que a pele está parcialmente desprotegida, permitindo estímulo melanocítico contínuo.
Não reaplicar ao longo do dia
O protetor solar não mantém sua eficácia por longos períodos sem reaplicação.
Fatores como:
- Suor
- Oleosidade
- Atrito (toque no rosto, uso de máscara, etc.)
- Exposição ambiental
reduzem a proteção ao longo do tempo.
Sem reaplicação, a pele volta a ficar exposta aos estímulos que desencadeiam a pigmentação.
Esse erro é especialmente comum em ambientes urbanos, onde a exposição é contínua, mesmo sem percepção direta.
Usar produtos sem orientação profissional
O uso indiscriminado de cosméticos, especialmente ácidos e clareadores, pode gerar mais prejuízo do que benefício.
Produtos mal indicados ou usados de forma inadequada podem causar:
- Irritação cutânea
- Inflamação
- Sensibilização da pele
- Comprometimento da barreira cutânea
Esses fatores ativam os melanócitos e podem levar à hiperpigmentação pós-inflamatória, agravando o melasma.
Além disso, a combinação inadequada de ativos pode gerar sobrecarga na pele, aumentando o risco de efeito rebote.
Nem todo ativo clareador é indicado para todos os tipos de pele ou para todos os momentos do tratamento.
Exagerar no uso de ácidos
Existe um mito comum de que “quanto mais forte o produto, melhor o resultado”. No caso do melasma, isso é um erro grave.
O uso excessivo de ácidos pode causar:
- Descamação intensa
- Irritação persistente
- Inflamação crônica
- Disfunção da barreira cutânea
Esses processos estimulam a produção de melanina como resposta defensiva da pele.
Em vez de clarear, o excesso de agressão pode escurecer ainda mais as manchas.
O equilíbrio entre estímulo e tolerância da pele é fundamental para evitar esse efeito.
Realizar procedimentos agressivos sem indicação
Procedimentos estéticos mal indicados ou realizados de forma inadequada são uma causa frequente de agravamento do melasma.
Intervenções muito agressivas podem gerar:
- Inflamação intensa
- Lesão da barreira cutânea
- Ativação exacerbada dos melanócitos
Isso pode resultar em efeito rebote, tornando o melasma mais escuro e resistente.
O melasma exige uma abordagem gradual e estratégica, e não agressiva.
Exposição ao calor excessivo
O calor é um fator frequentemente negligenciado, mas que tem impacto direto no melasma.
Fontes de calor como:
- Sol intenso
- Secador de cabelo
- Chapinha
- Cozinha quente
- Banhos muito quentes
podem aumentar a vascularização e estimular mediadores inflamatórios, contribuindo para a pigmentação.
Mesmo sem radiação UV direta, o calor pode piorar o quadro.
Interromper o tratamento precocemente
O melasma é uma condição crônica e recorrente, e seu controle depende de continuidade.
Muitos pacientes interrompem o tratamento ao perceber melhora inicial, o que leva à reativação dos mecanismos que causam a pigmentação.
Sem manutenção:
- Os melanócitos voltam a ser estimulados
- A inflamação retorna
- As manchas reaparecem gradualmente
O tratamento do melasma não é pontual, mas sim um processo contínuo.
Falta de consistência na rotina
A irregularidade no cuidado diário compromete totalmente os resultados.
Alternar períodos de cuidado com períodos de negligência impede a estabilização da pele.
O melasma responde melhor a estímulos constantes e controlados, e não a intervenções esporádicas.
Pequenas falhas repetidas ao longo do tempo têm um impacto maior do que se imagina.
Ignorar fatores internos
Muitas vezes, o foco fica apenas nos cuidados externos, enquanto fatores internos continuam atuando.
Alterações hormonais, inflamação sistêmica e estresse oxidativo podem manter o estímulo melanocítico ativo, mesmo com bons cuidados tópicos.
O melasma deve ser entendido como uma condição multifatorial, e não apenas superficial.
Insight estratégico final
O controle do melasma não depende apenas do que você faz certo, mas principalmente do que você deixa de fazer errado.
Evitar esses erros:
- Reduz inflamação
- Diminui estímulo melanocítico
- Aumenta a eficácia dos tratamentos
- Prolonga os resultados
Em muitos casos, corrigir esses pontos já é suficiente para observar melhora significativa na pele, mesmo antes de introduzir protocolos mais avançados.
Mas como aplicar tudo isso na prática?
Entender o melasma é fundamental, mas o maior desafio está em organizar uma rotina realmente eficaz e segura no dia a dia.
Se você sente dificuldade em saber por onde começar ou como estruturar um protocolo completo, pode fazer sentido seguir um método já organizado.
O Melasma OFF reúne estratégias práticas, rotina passo a passo e orientações para evitar erros comuns que pioram o quadro.
É uma forma de transformar esse conhecimento em ação.
Descobra o passo a passo completo para controlar o Melasma
Rotina Ideal para Quem Tem Melasma
O controle do melasma depende diretamente de uma rotina de cuidados bem estruturada, consistente e adaptada às necessidades da pele. Diferente de outras condições, o melasma exige uma abordagem contínua, com foco não apenas no clareamento, mas principalmente na prevenção de novos estímulos melanocíticos.
Uma rotina eficaz atua em quatro pilares fundamentais:
- Controle da radiação (fotoproteção)
- Redução da melanogênese
- Combate ao estresse oxidativo
- Preservação da barreira cutânea
Além disso, a organização correta dos passos e a escolha adequada dos ativos fazem toda a diferença na resposta da pele.
Mais importante do que a quantidade de produtos é a qualidade e consistência da rotina.
Rotina da manhã: proteção e prevenção

A rotina matinal tem como principal objetivo preparar a pele para enfrentar as agressões do dia, especialmente a radiação solar e a luz visível.
Durante o dia, a pele está constantemente exposta a fatores que estimulam o melasma, por isso essa etapa é considerada a mais importante no controle da condição.
Limpeza suave e equilibrada
A limpeza deve remover impurezas, oleosidade e resíduos acumulados durante a noite, sem comprometer a barreira cutânea.
Um excesso de limpeza ou o uso de produtos agressivos pode:
- Ressecar a pele
- Alterar o pH cutâneo
- Induzir inflamação
Isso aumenta a sensibilidade da pele e favorece a hiperpigmentação.
O ideal é utilizar produtos suaves, que limpem sem agredir, mantendo o equilíbrio da microbiota e da barreira cutânea.
Uso de antioxidantes
Os antioxidantes são fundamentais na rotina da manhã, pois atuam neutralizando os radicais livres gerados pela radiação UV e pela poluição.
Entre os principais benefícios:
- Redução do estresse oxidativo
- Proteção contra danos celulares
- Prevenção da ativação dos melanócitos
- Melhora da luminosidade da pele
Além disso, antioxidantes potencializam a ação do protetor solar, oferecendo uma proteção complementar contra os danos ambientais.
Essa etapa funciona como um “escudo biológico” contra os gatilhos do melasma.
Fotoproteção rigorosa
Esse é o passo mais importante de toda a rotina.
O protetor solar deve ser aplicado em quantidade adequada e de forma uniforme, cobrindo todas as áreas expostas, incluindo regiões frequentemente esquecidas como orelhas, pescoço e ao redor dos olhos.
Uma fotoproteção eficaz deve considerar:
- Proteção contra UVA e UVB
- Proteção contra luz visível (preferencialmente com cor)
- Boa aderência à pele
- Reaplicação ao longo do dia
Sem esse passo, toda a rotina perde eficácia.
Rotina da noite: tratamento e reparação
Durante a noite, a pele entra em um estado de regeneração, tornando-se mais receptiva aos ativos de tratamento.
Essa é a fase ideal para atuar diretamente nos mecanismos do melasma, promovendo renovação celular, controle da melanogênese e reparo da barreira cutânea.
Limpeza adequada
A limpeza noturna tem a função de remover:
- Protetor solar
- Poluição
- Oleosidade
- Resíduos de produtos
Essa etapa é essencial para permitir a penetração adequada dos ativos que serão aplicados em seguida.
Uma pele mal limpa reduz significativamente a eficácia do tratamento.
Uso de ativos clareadores
Os ativos clareadores atuam diretamente na redução da produção e da transferência de melanina.
Eles podem agir em diferentes níveis:
- Inibindo a tirosinase
- Reduzindo a inflamação
- Bloqueando a transferência de melanina
- Modulando vias celulares da pigmentação
A escolha e a combinação desses ativos devem respeitar a tolerância da pele, evitando sobrecarga e irritação.
O excesso de estímulo pode gerar efeito contrário.
Hidratação e reparo da barreira cutânea
A hidratação é frequentemente subestimada, mas desempenha um papel fundamental no controle do melasma.
Uma barreira cutânea íntegra:
- Reduz a sensibilidade da pele
- Diminui a inflamação
- Melhora a tolerância aos ativos
- Protege contra agressões externas
Além disso, a hidratação adequada ajuda a manter o equilíbrio da pele, evitando microinflamações que podem estimular a melanogênese.
Pele hidratada é pele mais resistente ao melasma.
Frequência e consistência
No tratamento do melasma, a consistência é mais importante do que a intensidade.
O uso irregular de produtos compromete a estabilidade da pele e impede que os mecanismos de controle da pigmentação sejam mantidos.
Alguns pontos importantes:
- Resultados não são imediatos
- A melhora ocorre de forma progressiva
- Interrupções favorecem recidivas
- A disciplina diária é essencial
Pequenas ações repetidas diariamente geram resultados mais duradouros do que intervenções intensas e esporádicas.
Adaptação da rotina ao tipo de pele
Cada pele responde de forma diferente aos estímulos e aos ativos utilizados. Por isso, a rotina deve ser personalizada de acordo com características individuais.
- Peles sensíveis: exigem maior cuidado com ativos irritantes
- Peles oleosas: necessitam de controle de sebo sem agressão
- Peles secas: demandam reforço na hidratação e reparo da barreira
Além disso, fatores como clima, exposição solar e estilo de vida também influenciam na adaptação da rotina.
Não existe uma rotina universal — existe a rotina ideal para cada pele.
Ajustes ao longo do tempo
O melasma é dinâmico e pode variar de acordo com fatores internos e externos. Por isso, a rotina deve ser ajustada conforme a resposta da pele.
Fases comuns incluem:
- Períodos de maior sensibilidade
- Oscilações hormonais
- Mudanças climáticas
- Exposição solar aumentada
Nesses momentos, pode ser necessário reduzir estímulos, reforçar a hidratação ou intensificar a proteção.
A flexibilidade na rotina é essencial para manter o controle da condição.
Insight estratégico final
A rotina ideal para quem tem melasma não é a mais complexa, mas sim a mais consistente, equilibrada e inteligente.
Ela deve:
- Proteger durante o dia
- Tratar à noite
- Preservar a barreira cutânea
- Evitar estímulos desnecessários
Quando bem estruturada e mantida ao longo do tempo, a rotina se torna o principal fator de controle do melasma, muitas vezes sendo mais importante do que qualquer procedimento isolado.

Abordagem Integrativa do Melasma
O melasma não deve ser interpretado apenas como uma alteração estética localizada na pele, mas sim como uma condição multifatorial que envolve interações complexas entre fatores cutâneos, hormonais, inflamatórios, ambientais e até sistêmicos.
A abordagem integrativa propõe exatamente isso: olhar o paciente como um todo, e não apenas tratar a mancha visível. Essa visão considera que a pele é um reflexo de processos internos e externos que atuam de forma simultânea e interdependente.
Do ponto de vista científico, essa abordagem é sustentada por evidências que mostram que o melasma envolve não apenas a melanogênese, mas também:
- Estresse oxidativo sistêmico
- Inflamação crônica de baixo grau
- Alterações vasculares
- Disfunção da barreira cutânea
- Influências hormonais
Isso significa que tratar apenas a superfície da pele, sem considerar esses fatores, pode limitar os resultados e favorecer recidivas.
Visão além da pele
Na abordagem integrativa, o melasma é entendido como uma manifestação visível de um desequilíbrio mais amplo.
A pele funciona como um órgão de interface entre o organismo e o ambiente, sendo altamente sensível a alterações internas, como:
- Variações hormonais
- Processos inflamatórios sistêmicos
- Estresse metabólico
- Desequilíbrios nutricionais
Esses fatores podem amplificar a resposta dos melanócitos, tornando a pele mais reativa a estímulos externos como radiação solar e luz visível.
Além disso, a interação entre queratinócitos, melanócitos, fibroblastos e células inflamatórias cria um microambiente cutâneo que favorece a manutenção do melasma.
Ou seja, a mancha é apenas a ponta do iceberg.
Papel do estresse oxidativo
O estresse oxidativo é um dos principais mecanismos envolvidos no melasma, tanto em nível cutâneo quanto sistêmico.
Ele ocorre quando há um desequilíbrio entre a produção de radicais livres e a capacidade antioxidante do organismo.
No contexto do melasma, esse processo:
- Ativa a tirosinase
- Estimula a melanogênese
- Danifica estruturas celulares
- Intensifica a inflamação
Fontes comuns de estresse oxidativo incluem:
- Radiação UV
- Poluição ambiental
- Má alimentação
- Privação de sono
- Estresse emocional
Além disso, o excesso de radicais livres pode alterar o funcionamento dos melanócitos, tornando-os mais sensíveis e hiper-reativos.
Controlar o estresse oxidativo é fundamental para reduzir o estímulo contínuo da pigmentação.
Inflamação sistêmica e cutânea
A inflamação é um componente central no desenvolvimento e manutenção do melasma.
Mesmo quando não visível clinicamente, pode existir uma inflamação subclínica persistente, que estimula continuamente os melanócitos.
Esse processo envolve a liberação de mediadores inflamatórios, como:
- Citocinas
- Prostaglandinas
- Fatores de crescimento
Essas substâncias:
- Ativam a tirosinase
- Aumentam a produção de melanina
- Alteram a comunicação entre as células da pele
Além disso, a inflamação pode ser agravada por fatores externos (como irritação da pele) e internos (como alimentação inflamatória e estresse).
Isso explica por que o melasma frequentemente piora após agressões cutâneas ou períodos de desequilíbrio sistêmico.
Influência hormonal ampliada
Embora os hormônios já sejam reconhecidos como fator importante, a abordagem integrativa amplia essa visão ao considerar o equilíbrio hormonal global.
Não se trata apenas da presença de estrogênio e progesterona, mas da forma como o organismo responde a esses hormônios.
Fatores que influenciam essa resposta incluem:
- Sensibilidade dos receptores hormonais
- Metabolismo hepático dos hormônios
- Interação com outros sistemas (como o eixo do estresse)
Além disso, alterações hormonais podem modular diretamente a atividade dos melanócitos, tornando-os mais suscetíveis à estimulação.
Isso reforça que o melasma pode estar ligado a um contexto hormonal mais amplo, e não apenas a eventos isolados como gravidez ou uso de anticoncepcionais.
Importância da barreira cutâne
A integridade da barreira cutânea é fundamental no controle do melasma.
Uma pele com barreira comprometida apresenta:
- Maior perda de água
- Aumento da sensibilidade
- Maior penetração de agentes irritantes
- Maior risco de inflamação
Essa condição favorece a ativação dos melanócitos e a produção de melanina.
Além disso, uma barreira íntegra:
- Melhora a tolerância aos ativos
- Reduz o risco de irritação
- Diminui estímulos inflamatórios
Na abordagem integrativa, cuidar da barreira cutânea não é apenas suporte — é parte essencial do tratamento.
Estilo de vida e impacto no melasma
O estilo de vida tem um papel significativo na modulação dos fatores que influenciam o melasma.
Alguns hábitos podem agravar o quadro ao aumentar inflamação e estresse oxidativo:
- Alimentação rica em açúcares e ultraprocessados
- Privação de sono
- Estresse crônico
- Baixa ingestão de antioxidantes
Por outro lado, hábitos saudáveis contribuem para o equilíbrio do organismo e, consequentemente, para a estabilidade da pele.
O melasma responde não apenas ao que é aplicado na pele, mas também ao que acontece dentro do corpo.
Individualização do tratamento
Um dos pilares da abordagem integrativa é a personalização.
Cada paciente apresenta um conjunto único de fatores desencadeantes e perpetuadores, como:
- Fototipo
- Histórico hormonal
- Grau de inflamação
- Sensibilidade cutânea
- Estilo de vida
Por isso, protocolos padronizados tendem a ter resultados limitados.
A individualização permite:
- Identificar gatilhos específicos
- Ajustar a intensidade dos estímulos
- Melhorar a adesão ao tratamento
- Reduzir riscos de agravamento
O sucesso no controle do melasma está diretamente ligado à personalização da abordagem.
Sinergia entre estratégias
A abordagem integrativa não substitui os tratamentos tradicionais — ela os potencializa.
O melhor resultado ocorre quando há sinergia entre:
- Fotoproteção
- Ativos tópicos
- Cuidados com a barreira cutânea
- Controle de fatores internos
- Ajustes no estilo de vida
Essa combinação atua em múltiplas vias da melanogênese, aumentando a eficácia e reduzindo as chances de recidiva.
Tratar o melasma de forma isolada é limitado. Tratar de forma integrada é estratégico.
Insight estratégico final
A abordagem integrativa muda completamente a forma de enxergar o melasma.
Ela deixa de ser apenas um problema estético e passa a ser entendida como uma condição multifatorial que exige equilíbrio entre:
- Pele
- Organismo
- Ambiente
- Comportamento
Quando todos esses fatores são considerados, o controle do melasma se torna mais consistente, duradouro e previsível — elevando significativamente a qualidade dos resultados
Tempo de Tratamento e ExpectativasTempo de Tratamento e Expectativas
O tratamento do melasma é um processo gradual, contínuo e altamente dependente de consistência. Diferente de outras condições cutâneas, o melasma não responde de forma imediata, pois envolve mecanismos biológicos complexos, como a regulação da melanogênese, controle da inflamação e restauração da homeostase da pele.
A resposta ao tratamento varia de acordo com diversos fatores, incluindo:
- Tipo de melasma (epidérmico, dérmico ou misto)
- Profundidade do pigmento
- Fototipo da pele
- Grau de inflamação
- Adesão à rotina
- Exposição a fatores desencadeantes
Além disso, o ciclo de renovação da pele e a dinâmica dos melanócitos influenciam diretamente o tempo necessário para observar mudanças visíveis.
Por isso, entender o tempo biológico da pele é fundamental para evitar frustração e abandono precoce do tratamento.
Realismo no tratamento
Um dos maiores erros no manejo do melasma é a expectativa de resultados rápidos. Diferente de manchas superficiais simples, o melasma é uma condição crônica, com tendência à recorrência, o que exige uma abordagem progressiva.
Resultados não são imediatos
Os primeiros sinais de melhora geralmente aparecem de forma sutil e gradual, podendo incluir:
- Leve uniformização do tom da pele
- Redução da intensidade das manchas
- Melhora da luminosidade
- Diminuição do contraste entre a mancha e a pele ao redor
Essas mudanças iniciais podem levar semanas para serem percebidas, dependendo da regularidade do cuidado e da resposta individual da pele.
Isso ocorre porque:
- A melanina já depositada precisa ser eliminada gradualmente
- A atividade dos melanócitos precisa ser modulada ao longo do tempo
- A inflamação precisa ser reduzida de forma contínua
- A barreira cutânea precisa ser restaurada
Ou seja, o tratamento atua em processos biológicos que não são instantâneos.
Evolução progressiva e não linear
Outro ponto importante é que a evolução do melasma não é linear.
O paciente pode observar:
- Períodos de melhora mais rápida
- Fases de estabilização
- Momentos de leve piora (especialmente com exposição solar ou alterações hormonais)
Essa oscilação é esperada, pois o melasma é altamente influenciado por fatores externos e internos.
Isso não significa que o tratamento não está funcionando, mas sim que a condição é dinâmica.
Tempo médio de resposta
Embora varie de pessoa para pessoa, de forma geral:
- Melhoras iniciais: entre 4 a 8 semanas
- Resultados mais consistentes: entre 3 a 6 meses
- Controle mais estável: longo prazo (manutenção contínua)
Casos mais profundos ou resistentes podem exigir períodos ainda maiores.
O objetivo não é apenas clarear rapidamente, mas manter a estabilidade da pele ao longo do tempo.
Importância do alinhamento de expectativas
Quando o paciente entende que o melasma é uma condição crônica e que o tratamento é progressivo, há:
- Maior adesão à rotina
- Menor frustração
- Redução de abandono precoce
- Melhor consistência nos cuidados
Expectativa desalinhada é uma das principais causas de falha no tratamento.
Importância do acompanhamento
O acompanhamento profissional é um dos pilares mais importantes no controle do melasma, pois permite ajustes contínuos de acordo com a resposta da pele.
Diferente de tratamentos estáticos, o manejo do melasma deve ser dinâmico e adaptável.
Ajustes no protocolo são fundamentais
A pele não responde de forma fixa ao longo do tempo. Por isso, o protocolo precisa ser ajustado conforme:
- Nível de sensibilidade da pele
- Grau de inflamação
- Resposta aos ativos
- Mudanças hormonais
- Estações do ano
- Rotina e estilo de vida do paciente
Esses ajustes podem envolver:
- Redução ou aumento da intensidade dos ativos
- Alteração na frequência de uso
- Inclusão ou retirada de determinados produtos
- Modulação da rotina conforme tolerância da pele
Um protocolo rígido pode levar à irritação ou à falta de resultado.
Monitoramento da resposta cutânea
O acompanhamento permite identificar precocemente sinais importantes, como:
- Irritação ou sensibilização
- Melhora progressiva
- Estagnação do tratamento
- Início de efeito rebote
Com essa análise, é possível intervir rapidamente, evitando agravamentos.
Prevenção de recaídas
Mesmo após melhora significativa, o melasma pode recidivar se não houver manutenção adequada.
O acompanhamento ajuda a:
- Manter a estabilidade da pele
- Ajustar a rotina em períodos de risco
- Reforçar estratégias preventivas
- Evitar retorno das manchas
O controle do melasma continua mesmo após a melhora visível.

Educação do paciente
Outro papel fundamental do acompanhamento é a educação contínua.
Quando o paciente compreende:
- Como o melasma funciona
- Quais fatores pioram o quadro
- A importância da consistência
- O papel de cada etapa da rotina
ele se torna mais engajado e ativo no próprio tratamento.
Pacientes bem orientados têm melhores resultados a longo prazo.
Insight estratégico final
O sucesso no tratamento do melasma não depende apenas dos produtos utilizados, mas principalmente de três fatores:
- Tempo adequado
- Expectativas realistas
- Acompanhamento contínuo
Quando esses três pilares estão alinhados, o tratamento se torna mais previsível, eficaz e sustentável, reduzindo significativamente o risco de frustração e abandono.
Quer acelerar seus resultados no tratamento do melasma?
Ao longo deste guia, você viu que controlar o melasma exige estratégia, constância e escolhas corretas — e é exatamente aí que muitas pessoas acabam errando.
Se você quer seguir um caminho mais seguro, com um passo a passo estruturado e orientado, o método Melasma OFF pode ser um grande aliado.
Ele reúne:
- Protocolo organizado de cuidados
- Estratégias para evitar o efeito rebote
- Orientações práticas para o dia a dia
- Um direcionamento mais claro para resultados consistentes
Em vez de tentar várias abordagens sem resultado, você segue um método já validado.
Conclusão
O melasma é uma condição dermatológica complexa, crônica e multifatorial, que vai muito além de uma simples alteração estética. Sua origem envolve interações entre fatores genéticos, hormonais, inflamatórios, ambientais e comportamentais, o que torna seu manejo desafiador e altamente individualizado.
Ao longo dos anos, a ciência tem demonstrado que não existe uma solução única ou definitiva para o melasma. Em vez disso, o controle eficaz depende de uma abordagem integrada, contínua e baseada na modulação dos mecanismos que sustentam a hiperpigmentação.
Com base nas evidências atuais, fica claro que os melhores resultados são alcançados quando há a combinação estratégica de diferentes pilares terapêuticos:
- Fotoproteção rigorosa, como base indispensável para bloquear os principais estímulos da melanogênese
- Ativos clareadores com comprovação científica, atuando diretamente na produção, transferência e oxidação da melanina
- Procedimentos bem indicados e individualizados, utilizados de forma cautelosa e estratégica
- Rotina consistente e bem estruturada, garantindo estabilidade e continuidade dos resultados
No entanto, mais importante do que a aplicação isolada dessas estratégias é a forma como elas são integradas e mantidas ao longo do tempo.
O verdadeiro objetivo no tratamento do melasma não deve ser apenas o clareamento temporário das manchas, mas sim o controle duradouro da atividade melanocítica, a redução dos processos inflamatórios e a preservação da saúde da pele como um todo.
Além disso, compreender o comportamento crônico e recorrente do melasma é fundamental para alinhar expectativas e evitar frustrações. A melhora é progressiva, e a manutenção dos resultados depende diretamente da continuidade dos cuidados.
Em outras palavras, tratar o melasma não é apenas apagar manchas, mas reeducar a pele para que ela responda de forma mais equilibrada aos estímulos internos e externos.
Quando há disciplina, estratégia e acompanhamento adequado, é possível não apenas melhorar significativamente o aspecto da pele, mas também manter esse resultado de forma mais estável e previsível ao longo do tempo.
Insight estratégico final
O sucesso no controle do melasma não está em buscar soluções rápidas, mas em construir uma rotina inteligente, consistente e baseada em ciência.
Porque, no melasma, quem vence não é quem trata mais forte — é quem trata melhor e de forma contínua.
Leia mais:
Ativos Clareadores para Melasma: O Que Dizem os Estudos Científicos